去伪存真,孰是孰非——生长棒治疗早发性脊柱侧弯七大临床争议
2017-08-15 文章来源:首都医科大学附属北京朝阳医院 张耀申 点击量:6321 我要说
早发型脊柱侧凸(Early Onset Scoliosis,EOS)一直是脊柱畸形研究领域的重点和热点。早发性脊柱侧凸(EOS)泛指发生于5岁以前低龄儿童且有较大进展风险的脊柱侧凸,其病因学包括婴幼儿特发性、先天性、神经肌源性及综合征相关等。2015,根据SRS(scoliosis research society)又将EOS的发病年龄重新定义为10岁以前。
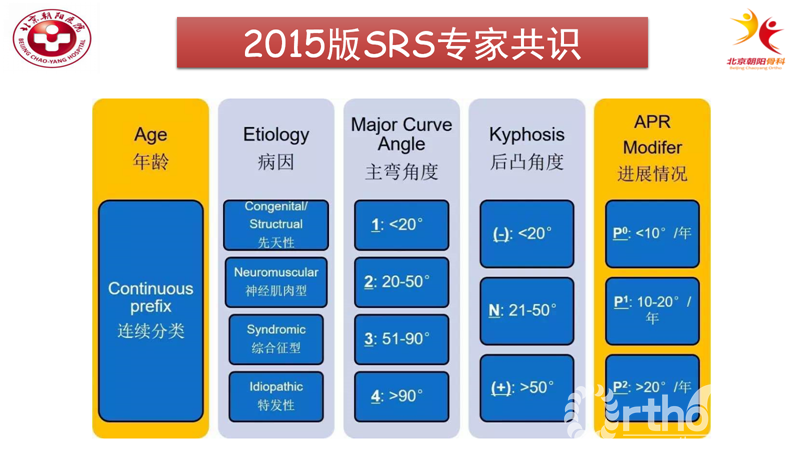
SRS指南分类
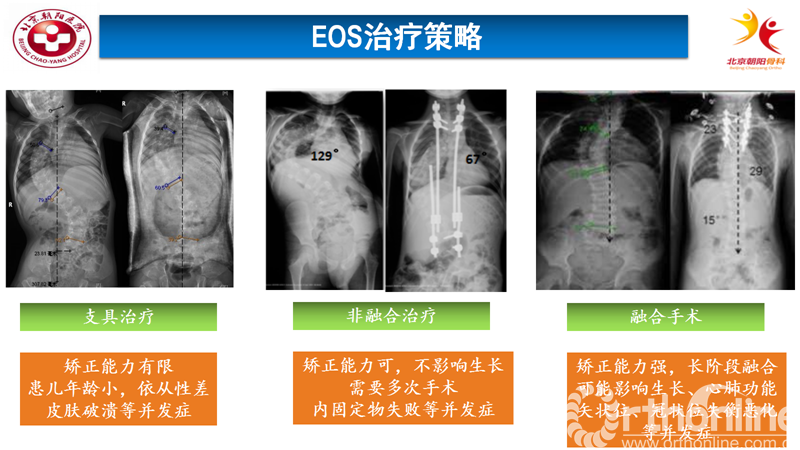
EOS多随患儿的身高发育呈进行性加重,可导致严重的畸形,影响心肺发育,压迫脊髓,严重者可导致神经功能受损,甚至因心肺功能衰竭而死亡。EOS患儿的脊柱畸形往往发生于脊柱纵向生长的高峰期,畸形常随着脊柱的快速增长而进行性加重。目前,国内外脊柱矫形外科医生已经达成共识,对于严重的、进展性的早发性脊柱侧凸畸形,如保守治疗效果不佳,需早期进行外科干预。外科干预主要分为融合技术以及非融合技术两大类,其各有优缺点。针对这EOS术式的争议一直存在。

首先是矫形支具矫正的保守方法,试图矫正部分畸形或控制畸形的发展速度,待年龄大了以后在进行矫正固定融合手术;但是往往由于幼儿年龄较小而无法配合切实佩带支具,或者是畸形发展速度较快而支具无法控制,生长棒既矫正畸形又不影响儿童的生长发育,适用于年龄小、骨骼发育潜力大的患儿。但是传统的生长棒技术需要每隔6m进行一次生长棒撑开,多次手术使对患者身体、生理、心理都有不同程度的影响,且存在皮肤破溃、内固定物失败等并发症。
早期的脊柱畸形届流行着一种观点,认为笔直但是短的脊柱肯定好于屈曲但是长的脊柱,随着人们对于EOS认识的加深,发现上述观点并不一定是正确的,必须全面的考虑患儿心肺发育情况融合矫正能力强,长阶段融合可能影响生长、心肺功能,出现身体躯干部分短小、肺功能下降等不良现象。如果过早的进行长阶段融合,随着患儿进入生长发育的高峰期,有些患儿术后还可能出现矢状位、冠状位失衡恶化,如PJK、曲轴现象等。
综上所述,EOS的手术治疗充满了挑战性,针对不同类型的患者,如何选择合适的手术时机和手术方式是一个十分复杂的问题。
尽管生长棒治疗EOS已经被大量研究证实为安全有效的手术策略策略,并且已经形成了规范的指南,但是指南还没有面面俱到,在一些问题上仍存在争议。某位著名科学家说过:争议才是学术生命力的象征,是学科发展进步根本动力。本文将结合文献来给大家盘点一下EOS长棒治疗策略的争议热点。
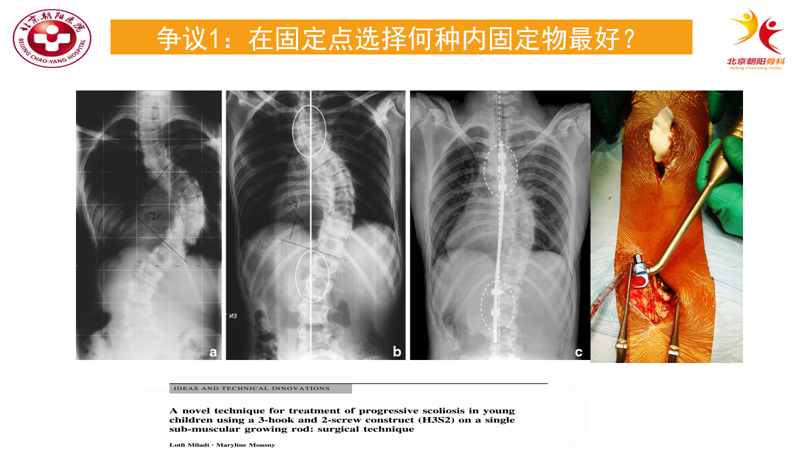
争议1:在固定点选择何种内固定物最好?
螺钉在骨科的应用历史悠久,直到1988年Cotrel和Dubousset医生首创将椎弓根钉与金属钢板或椎板钩相结合,于是“椎弓根钉内固定”这个技术被正式确立了下来,并且成为现代脊柱外科技术的黄金标准。自那时起,椎弓根螺钉与椎板钩的争议就没有停止过。
双侧生长棒的奠基人阿克巴尼亚研究了两种内固定物的生物力学稳定性[1],以内固定物拔出所需要的力作为稳定性的评估指标。在上面的表格可见带横联的钉-钉系统所需要的需要的拔出力最大,虽然大于不带横联的钉-钉系统所需要的拔出力,但是二者不存在统计学差异。横联增强内固定系统的稳定性并不显著。当内固定物联合椎板钩时,内固定系统的整体抗拔出力就会下降。

另外一篇研究对比了生长棒固定点椎弓根螺钉系统及椎板钩系统的并发症率。与内固定系统相关的并发症,椎弓根螺钉系统的发生率为2.4%,包括急性的内固定松动、移位、内固定断裂、皮肤破溃;而椎板钩系统的并发症率为6.9%主要以内固定移位及松动为主。作者认为生长棒固定点选取椎弓根螺钉系统的并发症率显著低于椎板钩系统[2]。
综上所述,单纯椎弓根螺钉系统或椎板钩系统都存在各自的局限性;而椎弓根螺钉-椎板钩可以提供相当的稳定性,并且可以减少椎弓根螺钉的植入,减少神经损伤的发生率,可以作为可靠的双棒内固定系统。

基于钉、钩系统的各自的特点,Miladi[3]报道了一种混合型装置3钩2钉装置,其原理是:脊柱近身端固定2个椎板钉、1个椎弓钩通过5.5mm钛棒连接远身端固定的2颗椎弓根钉。在单弯畸形病例中,将C7铅垂线近端平分的最后一个椎体的作为近端固定点;C7铅垂线远端一个接触的椎弓根的椎体作为远端固定点。在肌肉下置入钛棒,尽可能少的暴露椎骨,减少了脊柱的自发融合及手术创伤。治疗的38例患儿,平均Cobb角由术前的65°矫正到术后的28°,随访2年后平均Cobb角为32°,相关固定节段获得了较好的生长效果,7例出现顶椎融合,4例出现内置物断裂。3例出现皮下或深部组织感染。3钩2钉系统获得了较好的效果。
争议2:固定节段选择
对于固定节段的选择,一般认为应基于哈灵顿定义的稳定椎,固定范围一般为稳定椎头侧或尾侧两个临近的椎体。尾侧稳定椎(stable vertebrae, SV) 指尾侧端椎以下最靠近头侧被骶骨中垂线(center sacral vertical line,CSVL)平分的椎体。
近期研究表明传统的稳定椎概念需适当改变,研究者发现在手术前患儿接受麻醉后进行牵引,然后拍摄实时的牵引位片,基于麻醉牵引片再寻找稳定椎的位置,从而决定固定的节段[4];上图是朝阳医院骨科在全麻牵引下制作支具的照片,与文章作者的想法也是不谋而和。
此外,对于近端及远端固定点赢点尽量避免选择胸椎后凸的定点,以避免PJK的发生,一般来说对于特发性脊柱侧弯而言,在上胸椎选择T2-3椎体、腰椎选择L2-3椎体可以减少PJK的发生率。先天性脊柱侧弯的患儿尚未有统一的指南,应当具体案例具体分析。

争议3:生长棒技术仅适用于特发性脊柱侧弯吗?
早期生长棒的是针对特发性脊柱侧弯而设计的。而早发性脊柱侧凸(EOS)泛指发生于10岁以前低龄儿童且有较大进展风险的脊柱侧凸,其病因学包括婴幼儿特发性、先天性、神经肌源性及综合征相关等。因此生长棒技术治疗早发型脊柱侧弯,特别是非特发性脊柱侧弯存在比较大的争议。
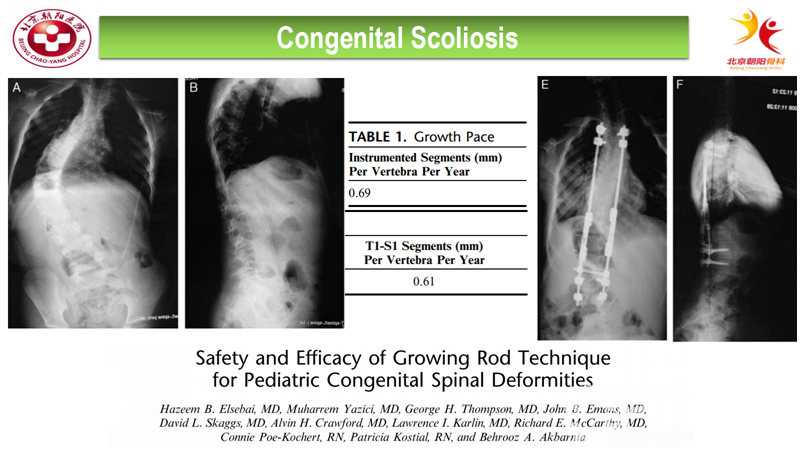
一篇文献研究了生长棒技术对先天性脊柱侧弯的治疗效果[5]。文章总共纳入了19例病例,平均随访4年。纳入患者平均年龄6.9岁,平均撑开次数为4.2次,术前主弯平均66°,术后平均45°,末次随访为47°。术前T1-S1平均高度为268mm,末次随访为315mm;平均增长率为11.7mm/y,8名患者发生了并发症,并发症发生率42%。
生长棒技术对CS,无论矫正效果及保留生长发育潜力的程度,都是与特发性脊柱侧弯相当的。此外,本文还强调了内固定并不会影响椎体正常的生长,具体数据下图表中可见。
生长棒对早发性脊柱侧弯的治疗效果已经得到肯定,但是既往文献报道EOS合并椎管内畸形的几率约为10%-20%,当EOS合并脊髓空洞、双脊髓骨性纵膈时,生长棒是否还使用呢?反复、多次的撑开是否会引起神经并发症呢?
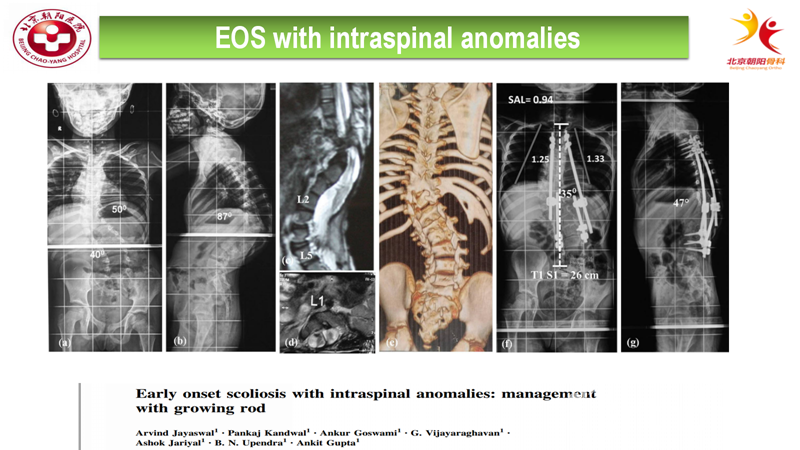
近期一篇文献解答了上述问题,该文献纳入了13例合并19种椎管内畸形接受了生长棒治疗的患者[6],其中11人为先天性脊柱侧弯,2人为特发性脊柱侧弯;最常见的畸形为脊髓空洞和双脊髓;术前平均cobb角为78.5,末次随访改善至51°。平均撑开次数为5.7次,2名患者发生了神经并发症,一例在初次生长棒植入的过程中出现神经监测的异常,因为该患者既往接受神外手术合并椎板缺损,植入的多米诺靠内压迫了脊髓,重新放置生长棒后脊髓信号正常,没有后续的并发症;另一例是因为外伤引起钉棒断裂导致的神经并发症;在总共74次撑开的过程中没有出现任何神经并发症。需要特别注意的是,入组患儿术前大都接受了神经外科处理。
下图为一名同时合并了脊髓空洞、双脊髓骨性纵膈患者,接受生长棒治疗随访至第三年,获得了比较良好的治疗效果。
马凡综合征是一种常染色体显性遗传性结缔组织疾病,发病率1/5000~1/10000。骨骼系统的病变文献报道占97.2%。
近些年来有文献研究了生长棒治疗早发型脊柱侧弯合并马凡综合征患儿的治疗效果。研究纳入了10例患儿[7],其中7例接受了双侧生长棒治疗,末次随访的矫正率达到60%,生长棒每隔1年延长一次,末次随访时T1-S1总体长度增加了11.5cm。作者认为生长棒对患儿侧弯控制效果还是可以接受的。但是并发症发生率较高,2人出现了断棒,3人出现了脑脊液漏。1名患者在手术中出现了急性心功能不全,可能是因为术中撑开过度刺激了迷走神经,引起冠脉痉挛导致心衰。对EOS合并马凡综合征,特别是并存心脏畸形的患者手术时需要额外关注患者心肺功能。

神经肌肉型脊柱侧弯 ,是由一组肌肉、神经性疾病引起的冠状面的脊柱畸形,可发生于大脑、脊髓、周围神经、神经-肌肉连接处和肌肉等部位 治疗极具挑战性,
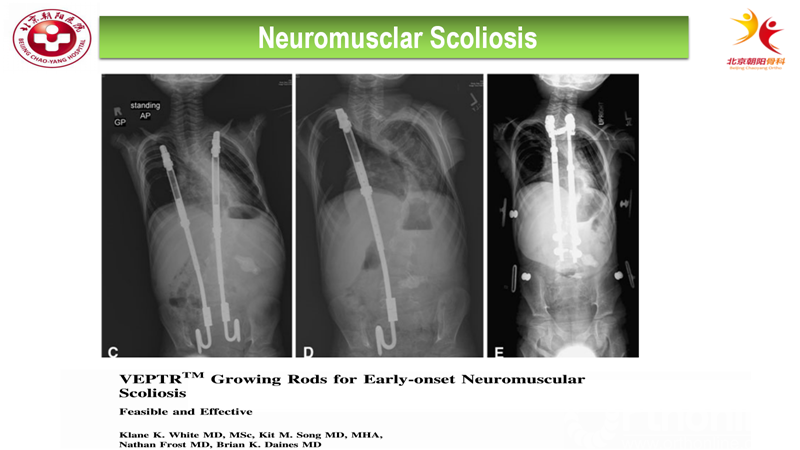
在Pubmed上以neuromusclar scoliosis和growing rod 为关键并没有找到相关性很高的文献,仅搜到一篇报道人工钛肋治疗神经肌肉型脊柱侧弯的效果。文章中提出将人工钛肋附着于脊柱[8];治疗神经肌肉型脊柱侧弯引起的胸廓不足综合征;对于脊柱的矫正、生长潜力的保留及肺功能的均获得了可观的改善效果。通过上面几篇文献,我们可以认为生长棒技术对先天性脊柱侧弯、合并椎管内畸形的EOS及神经肌肉型脊柱侧弯均获得了比较好的治疗效果;但是上述文章的样本量及随访时间较少等问题,生长棒技术是否适用于所有EOS还存在疑问,需要进一步研究证实。
争议4:生长棒的置棒深度
尽管最早Moe医生随后对哈氏棒进行了改进,在患儿皮下植入哈氏棒,并将其称为“皮下棒(subcutaneous rods)“,但是随后的研究发现皮下棒存在很多缺陷。
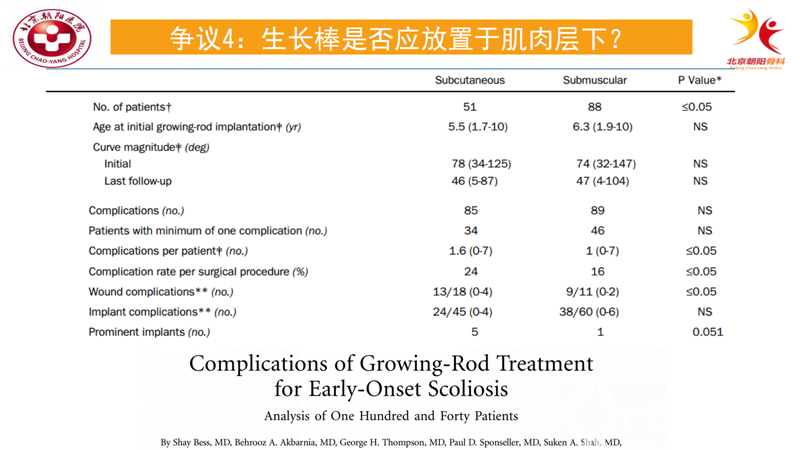
在上面的研究结果可见;两种置棒方式在侧弯矫正的效果并没有差别[9],但是皮下置棒的并发症率显著高于肌肉下置棒,主要是皮下置棒引起皮肤的并发症率显著增高。因此在置棒时应尽量放置在肌肉层下以减少皮肤并发症。
争议5:生长棒撑开周期
Moe最早使用皮下棒技术时,将首次术后矢状面每进展10°为延长生长棒的指证。随着研究的深入及技术的发展,现在该项指证已不适用。
目前的治疗策略倾向于:认为对于5岁以下的患儿,调棒的周期为4个月;一般患儿调棒周期为6个月,而对于侧弯范围比较短、弯度轻的患儿,推荐的调棒周期为9个月。当出现需要手术的并发症时,如断棒、脱钩等,应及早进行二次手术。长期随访的研究也表明以上的调棒周期与患儿正常生长发育的步调基本是一致的。
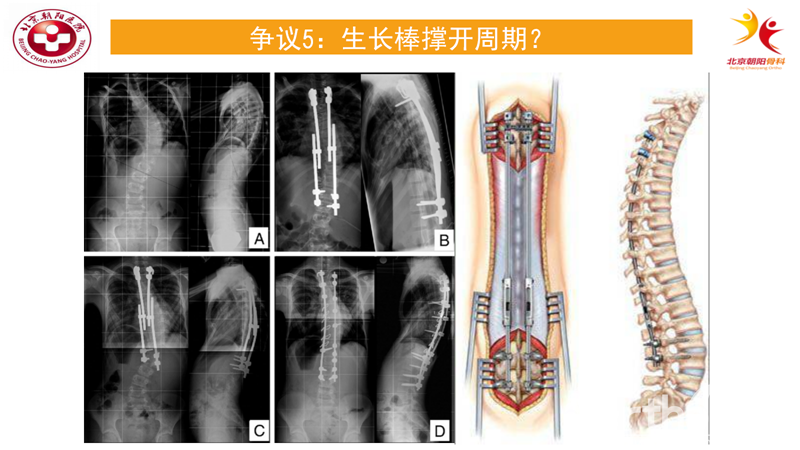
如何确定生长棒技术最佳的调棒周期呢?单从理论角度上,我们可能会不假思索地认为调棒间隔越短患儿的矫正效果更好。但是撑开周期缩短一般就意味这撑开手术次数增加,随之而来就是手术并发症率及经济消费的增加等问题。
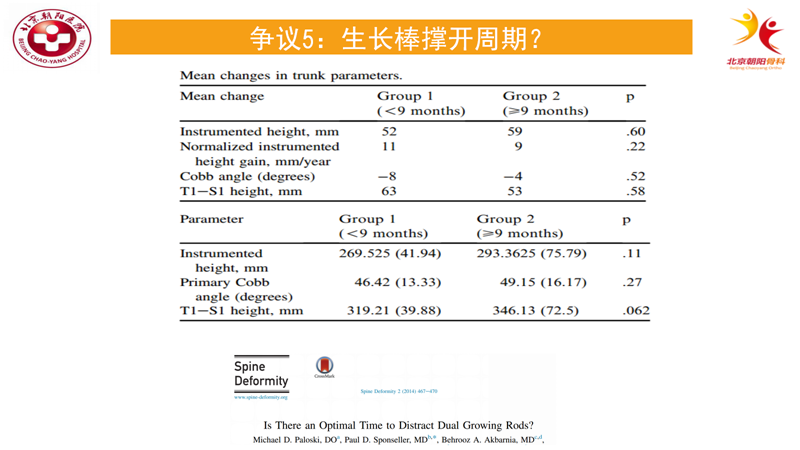
但是近期的来SRS研究结果与我们想当然地结论相反[10]。该研究纳入了46例患者,根据撑开周期的是否大于9个月长短分为两组,分别对比了两组冠状面主弯的cobb角、固定范围的长度及T1-S1的长度,发现两组之间无论是矫正效果还是生长发育程度,都没有统计学差异。
因此,作者认为可以将撑开的周期尽量延长至9个月,获得可靠地矫正效果的同时尽量减少手术次数。
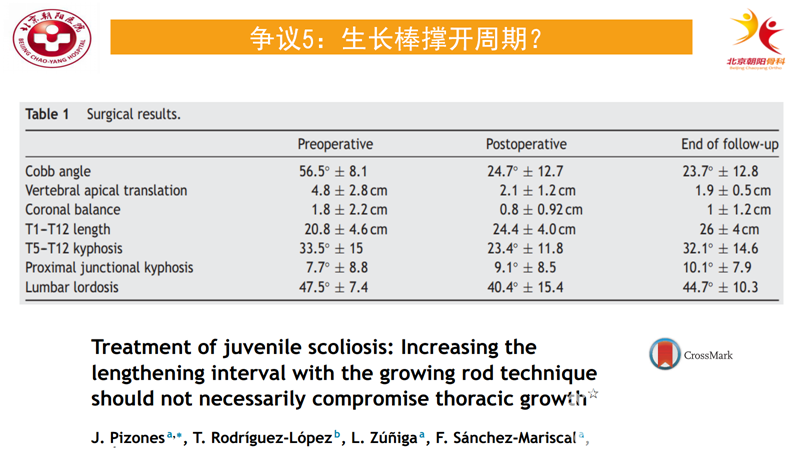
另外一篇文章回顾了因为各种因素延迟了调棒周期的患儿,但原文为西班牙语,仅能阅读英文摘要[11]。文章总共纳入9例患儿,平均延长周期为15.7个月,在平均达到4年的随访中,每个患儿平均仅接受了2次调棒。然而患儿的平均矫正率依然高达58%,T1-T12的长度末次随访时为6cm,与正常调棒的患儿并没有统计意义的差别。因此,作者认为即使撑开的周期大幅度延长,但是并没有影响生长棒对患儿的治疗效果。
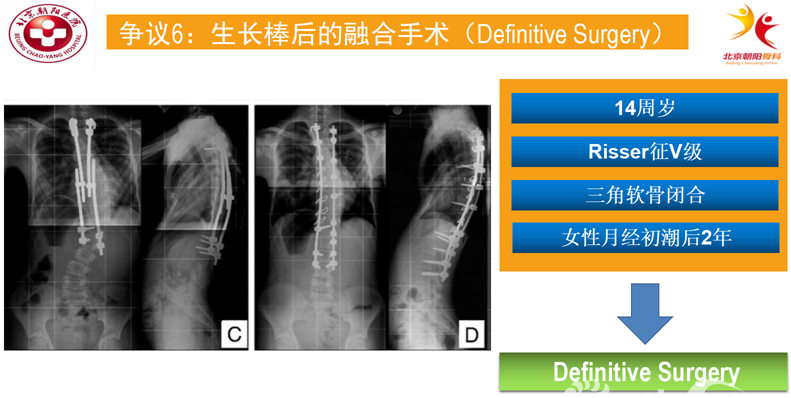
争议6:生长棒后的融合手术(definitive surgery)
生长棒技术设计之初的目的在于:对于年龄较小的患儿控制侧凸进展、维持及改善脊柱冠状面和矢状面平衡的同时,能够保留脊柱的生长潜能,允许胸廓继续生长,改善胸廓容积和心肺功能。但是生长棒其本身是一种非融合技术,患儿在生长发育成熟后需要接受最终的融合手术,以维持脊柱的稳定性及平衡性,避免脊柱畸形加重。对于骨骼发育成熟成熟的定义一般为:患儿满14周岁,risser征IV级,三角软骨软骨闭合或者月经初潮后2年。符合以上条件的患儿建议接受融合手术。
有文章研究了生长棒后融合手术的效果[12],该研究纳入了99例完成生长棒撑开术的患者,作者将满14周岁作为最终融合的指证,但是患儿有时候会因为一些并发症才决定最终融合,比如生长棒断裂、感染等等。
99例患者骨骼成熟后接受了进一步治疗,其中79例接受了椎弓根螺钉、棒系统融合,9例取出了生长棒并接受了原位融合,3例保留生长棒并原位融合,1例仅取出生长棒,7例未行手术治疗保留生长棒。作者认为末次融合术的范围应该至少等于生长棒所包括的范围,81%的患者在末次融合前脊柱出现了局部或大范围的自发融合,因为自发融合一般发生在固定点相邻椎体的,因此生长棒的头侧和尾侧可以作为可靠地固定点;对于出现PJK、DJK的患儿,应该在头侧或尾侧至少增加一个融合阶段。最终融合一般能获得一定的矫正效果,总体跟末次生长棒技术相比矫正率<50%,但是有仍19%的患者矢状位平衡恶化,这可能跟脊柱僵硬、自发融合及手术技术本身等多个因素相关。融合范围扩大可能会获得更好的矫正效果。
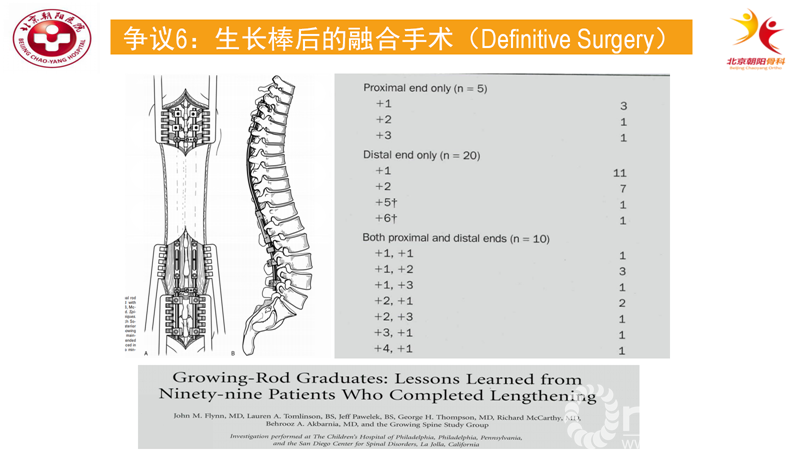
另外一篇文献文章则报道了最终融合后长期的随访结果[13],该研究关注了因并发症而接受二次手术的病例,并着重强调了最终融合并不意味最后一次手术。
本文总纳入了100例病人,在平均4.3年的随访中,20人因为30个并发症接受了非计划手术,其中出现了9例感染,6例内固定失败,5例因为腰背部疼痛,冠状位、矢状位失衡及假关节各3例1例曲轴现象而接受了再次手术。作者认为最终融合术后并发症发生率较高,超出了可接受的范围;患者接受了融合,还需要叮嘱他们规律复查,关注可能出现的并发症。

融合手术是生长棒技术的终点治疗,但是由于融合手术后较高的再手术率及并发症发生率,引发了人们对于生长棒技术约定俗成的治疗流程的质疑。甚至有部分研究提出融合术对相当一部分患儿是不必要的。
作者纳入了167例接受了生长棒治疗的患者,根据患者是否接受了最终融合手术分为融合组和观察组[14]。在最终的矫正率及身高增长上两者并没有区别。30例观察组患者中有4例因为断棒或者感染接受了取棒手术。作者认为由于初次手术后,大部分病人固定阶段会发生自发融合,脊柱获得了相当的稳定性;对这类发生了自发融合的患者,不需要接受最终融合手术也可以保持理想的矫正效果,仅需要在骨骼成熟后在进行一次轻度的撑开,然后规律随诊。从而避免融合术可能出现的各种并发症。下图的患者在末次撑开后随访了3年,脊柱冠状面平衡得到了比较好的维持。

争议7:不需多次撑开的生长棒系统靠谱吗?
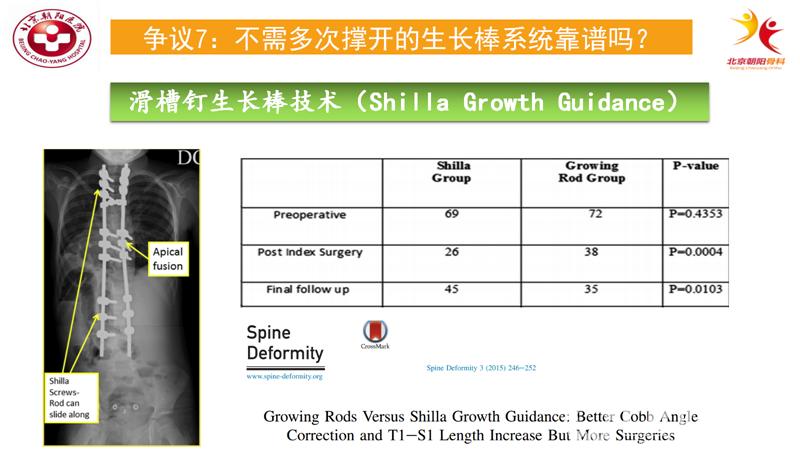
Shilla技术的设计目的是通过棒在未锁定椎弓根螺钉中的自动滑动,内固定系统随着脊柱的生长自行延长,以避免生长棒技术的反复撑开而增加手术次数和并发症,前期在动物模型上取得了良好的效果。
尽管Shilla技术的设计理念是试图通过减少手术次数来降低手术相关并发症,但在自行滑动过程中的金属磨损等导致的并发症发生率并不低;此外使用该技术时,若生长幅度超出内固定棒可滑动范围,需要更换所有内固定;并发症也成为限制该技术发展的主要原因。
应用Shilla技术治疗EOS患者的报道较少。McCarthy等报道应用Shilla术后2年以上的随访结果显示[15],Cobb角由术前的70.5°矫正到术后的27°,其矫形率为51.8%,C7~S1和T1~T12高度平均增加了12%;但是该并发症发生率约为50%,包括内固定相关并发症和伤口感染,相当一部分患者需要接受非计划二次手术。该研究也以结论为题,提出滑槽钉生长棒虽然可以减少手术次数、使患儿获得较好矫正效果及生长发育,但是较高的并发症是该技术迈不过去的一道坎。
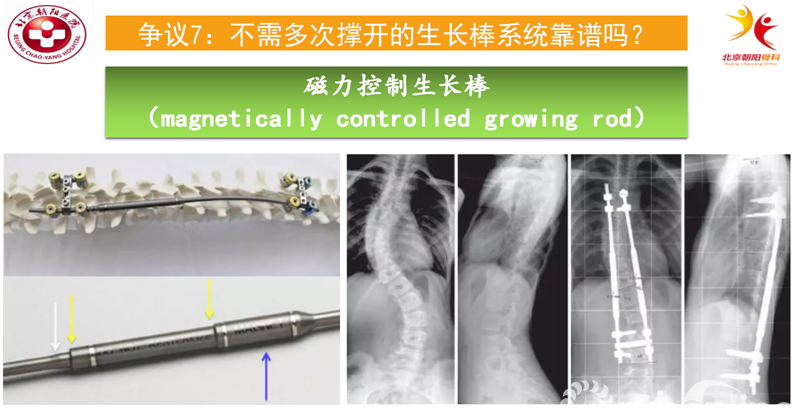
2012年Akbarnia及团队报道了一种新型的生长棒系统(mMCGR)的动物实验及初步临床结果。其生长棒设计原理为:生长棒中间为可由体外遥控器控制其伸缩的螺旋磁芯,生长棒由中间串联延长,棒的两端由椎弓根钉固定。患者每隔一段时间需到门诊在体外遥控控制下延长生长棒一次。它的优点是可以避免对儿童的多次手术创伤。MCGR仍存在很多需注意和解决的问题,目前尚未有统一的指南,大部分学者仍处在摸石头过河的阶段。
Dannawi报道了34例接受磁力生长棒患儿[16],脊柱侧凸Cobb角由术前平均69°矫正到术后的47°,患儿每隔8周到门诊进行调棒,平均随访15个月后的侧凸Cobb角为41°;T1到S1的长度由术前平均304mm增加到术后的335mm,末次回访平均达到348mm。相关并发症主要有:2例内置物不能滑动,2例出现内置物断裂,1例出现固定钩拔出,1例出现顶椎融合导致脊柱后凸。
这种磁力棒在目前已经有一些研究报道,结果显示早中期疗效肯定,但是其存在的固定近远端并发症以及一段撑开之后的延长停止也是不容忽视的并发症,另外其高昂的费用也成为临床广泛应用的瓶颈。
结语:
生长棒技术治疗早发性脊柱侧凸目前还是一个相对安全有效的手术治疗方法,虽然还存在有较多的争议,但是通过大家不断的积累经验、交流、提高,就会使这项技术在治疗早发性脊柱侧凸进行更加安全有效的手术,获得更加满意的疗效。
参考文献:
1.Andrew Todd Mahar and et al ,Biomechanical comparison of different anchors (foundations) for the pediatric dual growing rod technique,The Spine Journal 8 (2008) 933–939.
2.Skaggs, David Lee et al, Pedicle screws have fewer complications than hooks in children with growing rod. Growing spine study group.
3.Lotif Miladi et al, A novel technique for treatment of progressive scoliosis in young children using a 3-hook and 2-screw construct (H3S2) on a single sub-muscular growing rod: surgical technique. Eur Spine J 24 April 2014.
4.Muharrem Yazici et al, Growing rod concepts: state of the art, Eur Spine J (2013) 22 (Suppl 2):S118–S130.
5.Hazeem B. Elsebai et al, Safety and Efficacy of Growing Rod Technique for Pediatric Congenital Spinal Deformities,J Pediatr Orthop 2011;31:1–5
6.Arvind Jayaswal et al, Early onset scoliosis with intraspinal anomalies: management with growing rod, Eur Spine J (2016) 25:3301–3307
7. David L. Skaggs, MD et al, Shortening of Growing-Rod Spinal Instrumentation Reverses Cardiac Failure in Child with Marfan Syndrome and Scoliosis, J Bone Joint Surg Am. 2008;90:2745-50
8.Kane K. White et al ,VEPTRTM growing rod for Early-Onset neuromuscular scoliosis
9.Shay Bess, MD, Complications of Growing-Rod Treatment for Early-Onset Scoliosis Analysis of One Hundred and Forty Patients, J Bone Joint Surg Am. 2010;92:2533-43
10.Michael D. Paloski et al, Is There an Optimal Time to Distract Dual Growing Rods? Spine Deformity 2 (2014) 467e470
11.Pizones J et al, Treatment of juvenile scoliosis: Increasing the lengthening interval with the growing rod technique should not necessarily compromise thoracic growth.Rev Esp Cir Ortop Traumatol. 2014 Sep-Oct;58(5):297-302
12.Flynn JM et al,Growing-rod graduates: lessons learned from ninety-nine patients who completed lengthening. J Bone Joint Surg Am. 2013 Oct 2;95(19):1745-50.
13.Connie Poe-Kochert et al, Final Fusion After Growing-Rod Treatment for Early Onset Scoliosis Is It Really Final? J Bone Joint Surg Am. 2016;98:1913-7
14.Jain A et al, Avoidance of "Final" Surgical Fusion After Growing-Rod Treatment for Early-Onset Scoliosis. J Bone Joint Surg Am. 2016 Jul 6;98(13):1073-8.
15.Lindsay M. Andras, MD el at,Growing Rods Versus Shilla Growth Guidance: Better Cobb Angle Correction and T1eS1 Length Increase But More Surgeries, Spine Deformity 3 (2015) 246-252
16.Dannawi Z et al,Early results of a remotely-operated magnetic growth rod in early-onset scoliosis.Bone Joint J. 2013 Jan;95-B(1):75-80.


 京公网安备11010502051256号
京公网安备11010502051256号