浅谈类风湿性关节炎引起颈椎脱位的手术治疗
2018-11-05 文章来源:中国人民解放军海军军医大学长征骨科医院脊柱外科 作者:孙柏峰 刘洋 我要说
类风湿性关节炎(rheumatoid arthritis, RA)是一种以滑膜炎症为主的慢性系统性疾病。病变主要侵犯骨、滑膜及韧带组织,通常表现为外周小关节对称性受累[1]。其发病率在全球范围内约占1%-2%。
虽然女性更容易患病,但RA累及颈椎的情况则更多见于男性。其中,约有44%-86%的RA患者可出现颈椎椎体间不稳及颈椎序列的异常[2][3]。一篇多中心(10年以上)随访的文章指出:约有37.4%的患者在随访初期存在颈椎失稳;5年后,存在颈椎失稳情况的患者增加至64.4%;10年后进一步增加至70.4%。虽然在随访初期并没有患者表现出“严重”颈椎不稳;但随访5年后,却约有23.8%的患者出现“严重”颈椎不稳;随访超过10年后,出现颈椎严重失稳的患者约占27.8%。结论表明,随着病程的进展,颈椎失稳的发生率也在逐步增加[4]。
由于抗类风湿药物的应用,近年来由于RA导致颈椎不稳的发病率有所减低。最常见的脱位类型为寰枢关节半脱位(atlantoaxial subluxation, AAS),约占24%。其次为枢椎垂直半脱位(vertical subluxation,vs),约占11%。下颈椎半脱位(subaxial subluxation, SAS)则相对少见,约占5%[5]。
目前针对RA引起的颈椎半脱位及合并神经功能损害的患者主要以外科治疗为主,抗类风湿药物及生物制品虽然对阻止疾病进展有一定的疗效,但对于已经存在的病损却很难达到治愈的效果。
AAS是目前临床上最常见的由于RA导致的颈椎失稳类型。C1-C2承担了人类颈椎轴向旋转60°左右的功能,其之间连接的韧带复合体更是有着重要的解剖意义。特别是翼状韧带及横韧带,在维持上颈椎稳定性中有着重要作用。
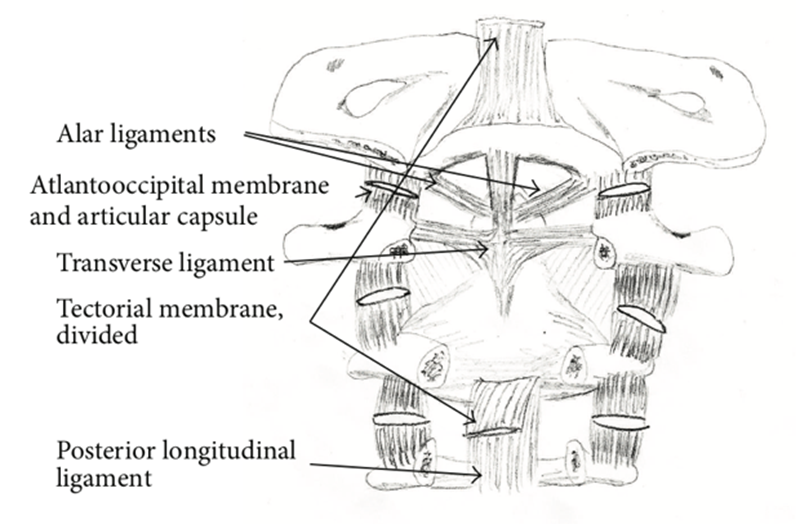
由于RA引起的血管翳“形成——破坏——再形成”的循环炎症反应,会导致这些韧带松弛,甚至产生破坏,从而出现C1-C2之间不稳。MRI检查可在T2加权像发现齿突周围混杂的高信号,CT有时可以发现齿突骨质的破坏及关节突关节病理性改变。
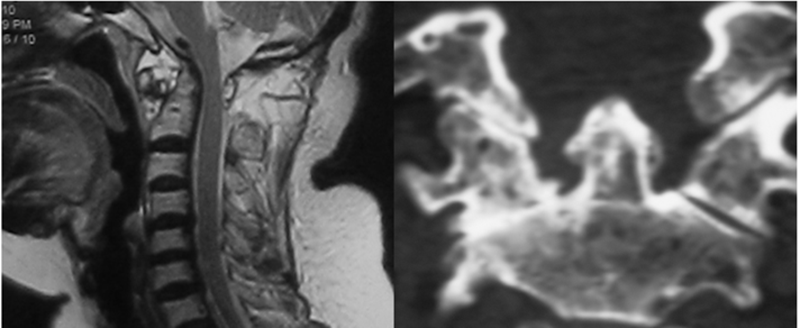
MRI显示齿突前缘混杂信号,CT显示齿突骨质破坏及一侧关节突关节已经融合
正常成年人的寰齿间距(Anterior atlantodental interval, AADI)不应超过3mm,儿童不应大于5mm。测量时注意除了观察颈椎侧位片,也应同时对动力位片进行测量。此外,在C1-C2平面,椎管的宽度不应小于14mm。有文献指出,若患者术前椎管宽度小于14mm,会严重影响手术效果。
VS是导致患者出现颅底凹陷从而引起严重神经功能症状的主要原因。正常的齿突顶部不应超过Chamberlain 线3mm、McGregor线4.5mm。另一常用的评价指标为Ranawat 标准,是指从C2中心向C1前、后弓之间连线做一条垂线,该线段在女性中不应小于13mm,男性不小于15mm。
目前治疗AAS及VS主要采取颈椎后路减压植骨融合手术,稳定重建之后炎症反应可有不同程度减轻。但有不少学者观察到在C1-C2融合后,一些RA患者会再次出现下颈椎不稳甚至后凸畸形,严重者可能出现神经功能障碍,往往需要再次手术[6][7][8]。
需要手术医师注意的是,正常男性寰枢椎夹角(atlantoaxial angles, AA angles)为26.7±7°,女性为28.9±6.7°。但术中AA角矫正过大,会导致C2-C7间Cobb角减小。而AA角度过小,又会导致复位效果不理想。
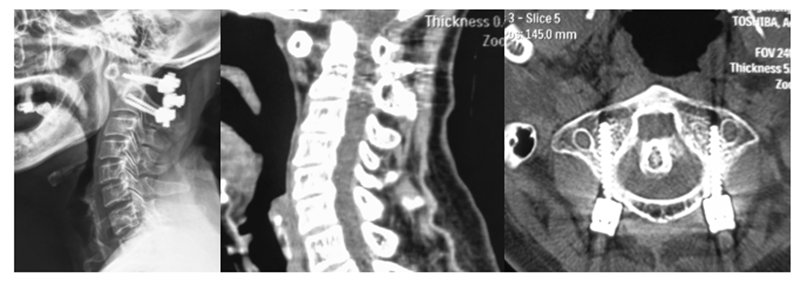
有研究指出,术后理想AA角应维持在20°左右,不必过分矫正。此外,手术医师有时为了避免不融合的情况发生,往往会扩大术中暴露及融合的范围,这可能会导致C2-C3也形成骨性融合,从而引起应力过分集中而导致C3-C4之间失稳[9][10]。
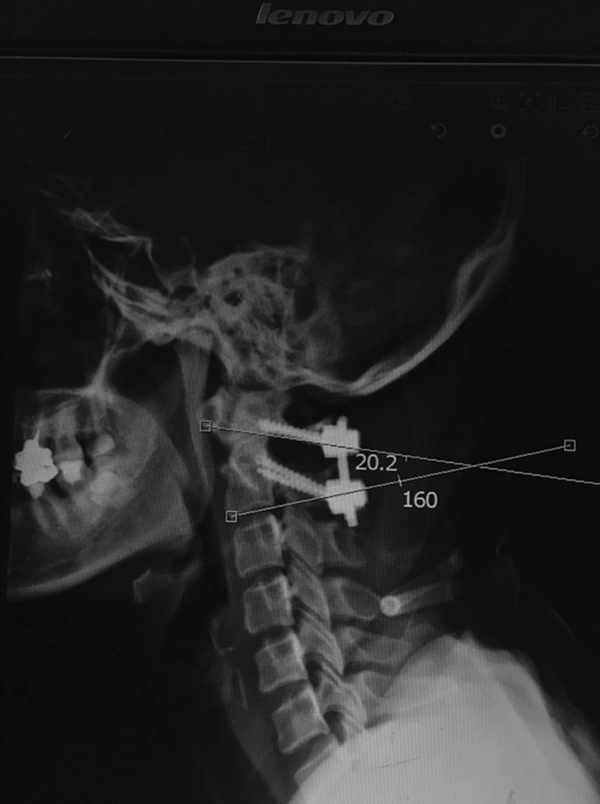
所以,医生在术前应仔细评估手术方案,摆放体位且复位时注意不要过分矫正,并控制暴露范围及保护C2-C3关节突。且术后严密随访,观察患者颈椎曲度变化。对于RA引起的下颈椎不稳,主要以重建稳定,恢复颈椎序列为目的。但术前应认真评估手术方案,若选择行颈椎前路手术,对术中可能出现的出血量增多提前做好预案,术中彻底止血,避免术后出现严重并发症。RA累及腰椎的情况并不多见,但一篇对40例RA患者行腰椎后路融合术的观察发现,其中有15例在术后进行了翻修手术,翻修率高达37.5%。翻修的原因主要有内固定失败,感染,邻近节段退变等。并且有文章指出,RA患者行腰椎融合术后更容易出现邻近节段退变[11][12]。
对于RA侵犯脊柱的患者来说,脊柱外科医生首先要仔细询问病史,包括患者的药物治疗史。并评估患者骨质情况,避免因严重骨质疏松导致的手术节段不融合及内固定失败的情况。对于上颈椎不稳患者,除仔细询问外伤史,还应认真追溯患者的既往史,避免遗漏。
术前谈话要全面,向患者解释疾病本身可能导致术后稳定性再次破坏的可能。此外,外科医生还应该注意,由于一些患者长期服用皮质醇类药物,会导致术后感染发生的概率增加。术中应当注意血管翳破溃出血、AA角的矫正程度及植骨的范围。术后严密随访,观察融合情况及邻近节段。
不少学者建议患者术后继续服用抗类风湿药物,且多种联合应用的效果要优于只服用单纯一种药物。但抗类风湿药物及生物制剂是否会影响骨性融合,目前仍缺少相应的临床证据,值得进一步探讨。
作者简介

孙柏峰
海军军医大学附属长征医院脊柱一科在读硕士研究生
指导老师:海军军医大学附属长征医院脊柱一科 刘洋副教授

刘洋
海军军医大学附属长征医院脊柱外科副教授、副主任医师、硕士生导师
曾于美国纽约特种外科医院(HSS)、费城杰斐逊大学医院(TJH)、达拉斯腰椎外科研究所(TBI)学习访问。在复杂颈椎疾病、颈椎畸形与脊柱侧弯畸形等方面有较深入的研究。
入选上海市“曙光计划”,上海市白玉兰科技人才,第二军医大学优秀青年学者,第二军医大学“5511”优秀青年后备人才。现任中华医学会骨科青年委员会委员,中华医学会骨科青年委员会脊柱学组委员,上海市骨科青年委员会副主任委员,上海市医学会骨科分会浦菁荟脊柱学组组长,全军骨科青年委员会副主任委员,全军脊柱学组秘书长兼委员,中国康复医学会脊柱脊髓专业委员会基础研究学组、腰椎学组、脊柱畸形学组委员,上海市中医结合学会脊柱畸形学组副组长,骨科在线脊柱外科副主编,中国医药生物技术协会精准医疗分会委员,国家自然科学基金委同行评议专家,上海市科委评审专家,AO Spine国际会员。
先后获得国家自然科学基金资助7项(其中第一申请人5项),其他省部级各类基金5项,各类基金总额300余万元。全军医疗成果三等奖一项(第一完成人)。发表学术论文70余篇,以第一/通讯作者先后发表SCI文章15篇。获得国家专利2项,国际发明专利1项。
参考文献:
1.Scott D L, Wolfe F, Huizinga T W. Rheumatoid arthritis.[J]. Lancet, 2010, 24(6):1094-1108.
2.Moskovich R, Crockard H A, Shott S, et al. Occipitocervical stabilization for myelopathy in patients with rheumatoid arthritis. Implications of not bone-grafting.[J]. Journal of Bone & Joint Surgery American Volume, 2000, 82(3):349.
3.Yurube T, Sumi M, Nishida K, et al. Incidence and aggravation of cervical spine instabilities in rheumatoid arthritis: a prospective minimum 5-year follow-up study of patients initially without cervical involvement[J]. Spine, 2012, 37(26):2136-2144.
4.Terashima Y, Yurube T, Hirata H, et al. Predictive Risk Factors of Cervical Spine Instabilities in Rheumatoid Arthritis: A Prospective Multicenter over 10-Year Cohort Study[J]. Spine, 2016, 42(8):1.
5.Zhang T, Pope J. Cervical spine involvement in rheumatoid arthritis over time: results from a meta-analysis.[J]. Arthritis Research & Therapy, 2015, 17(1):1-9.
6.Ito H, Neo M, Sakamoto T, et al. Subaxial subluxation after atlantoaxial transarticular screw fixation in rheumatoid patients.[J]. European spine journal : official publication of the European Spine Society, the European Spinal Deformity Society, and the European Section of the Cervical Spine Research Society, 2009, 18(6):869.
7.Ishii K, Matsumoto M, Takahashi Y, et al. Risk factors for development of subaxial subluxations following atlantoaxial arthrodesis for atlantoaxial subluxations in rheumatoid arthritis[J]. Spine, 2010, 35(16):1551-1555.
8.Clarke M J, Cohen-Gadol A A, Ebersold M J, et al. Long-term incidence of subaxial cervical spine instability following cervical arthrodesis surgery in patients with rheumatoid arthritis.[J]. Surgical Neurology, 2006, 66(2):136-140.
9.Kato Y, Itoh T, Kanaya K, et al. Relation between atlantoaxial (C1/2) and cervical alignment (C2-C7) angles with Magerl and Brooks techniques for atlantoaxial subluxation in rheumatoid arthritis.[J]. Journal of Orthopaedic Science, 2006, 11(4):347-352.
10.Toyama Y, Matsumoto M, Chiba K, et al. Realignment of postoperative cervical kyphosis in children by vertebral remodeling[J]. Spine, 1994, 19(22):2565-2570.
11.Kang C N, Kim C W, Moon J K. The outcomes of instrumented posterolateral lumbar fusion in patients with rheumatoid arthritis.[J]. Bone & Joint Journal, 2016, 98-B(1):102.
12.Seki S, Hirano N, Matsushita I, et al. Lumbar spine surgery in patients with rheumatoid arthritis (RA): what affects the outcomes[J]. Spine Journal, 2017, 18(1).


 京公网安备11010502051256号
京公网安备11010502051256号