中国非特异性腰背痛临床诊疗指南
2022-09-05 点击量:3225 我要说
来源:中国脊柱脊髓杂志 2022年第32卷第3期
作者:中国康复医学会脊柱脊髓专业委员会,中华医学会骨科学分会骨科康复学组
腰背痛(low back pain,LBP)是骨科常见疾病,其中非特异性腰背痛(nonspecific low back pain,NSLBP)占90%左右,严重影响患者的生活质量。 鉴于NSLBP诊疗理念和技术手段的不断进步,有必要制定符合中国临床实际的NSLBP诊疗标准。
近5年来,国内和国际上发表了多篇有关LBP的诊疗指南和共识,主要包括中国康复医学会脊柱脊髓专业委员会专家组2016年制定的《中国急/慢性非特异性腰背痛治疗专家共识》[1]、2017年英国国家健康和保健医学研究所(the National Institute for Health and Care Excellence,NICE)制定的《腰背痛与坐骨神经痛NICE指南》[2],2017年美国医师协会与疼痛协会发布的《急性、亚急性和慢性腰背痛非侵入性管理临床实践指南》[3]、《腰背痛的非药物治疗临床实践指南》[4]、《腰背痛药物治疗临床实践指南》[5],2018年在欧洲脊柱外科杂志上发表的《初级保健卫生机构非特异性腰背痛的临床实践指南更新》[6],2019年日本骨科学会发布的《腰背痛诊疗指南(第2版)》[7],2020年北美脊柱外科学会发布的《腰背痛诊疗指南》[8]。此外还包括针对LBP某一特定治疗方法所发布的指南,如2018年加拿大脊柱神经学会发表的《对于腰背痛的脊柱手法治疗和其他保守治疗指南》[9]。
截至目前,我国尚没有关于NSLBP的诊疗指南,为了提高我国NSLBP的临床诊疗水平,优化治疗方案,合理利用医疗资源,更大程度地帮助患者康复,本指南工作组联合全国范围内脊柱外科及康复领域专家,在充分借鉴已有指南和共识的基础上,对NSLBP的中英文文献进行系统性分析总结,共同制定了《中国非特异性腰背痛诊疗指南》,供临床医生参考。
本指南遵循循证医学的原则,参照中国康复医学会脊柱脊髓专业委员会2016年制定的《中国急/慢性非特异性腰背痛诊疗专家共识》和2020年北美脊柱外科学会制订的《腰背痛诊疗指南》,经过指南注册、组建指南制订专家工作组及确定临床问题,参照证据推荐分级的评估、制订与评价工作组相关方法进行检索文献的证据等级和推荐等级评定,形成初稿和推荐意见;经专家工作组三轮讨论,最终定稿。
本指南从NSLBP的定义、病程分期、流行病学、自然病程、病因及发病机制、诊断、病情评估、预后影响因素、治疗、预防等方面对NSLBP的诊疗措施进行阐述,以期为 NSLBP 的诊断和治疗提供可靠的指导依据,规范诊疗流程、改善预后。
1 文献等级评定标准与纳入过程
本指南文献等级评定采用改良北美脊柱外科学会(North American Spine Society,NASS)标准,参照Grading of Recommendations Assessment Development and Evaluation(GRADE)工作组相关方法评估研究证据的质量,结合研究设计和其他证据特征综合判定研究的证据级别。为了便于理解,采用3级分类标准。
1级:①差异有统计学意义的高质量随机对照研究,或虽然差异无统计学意义但可信区间很窄的高质量随机对照研究;②高质量随机对照研究的系统综述(前提是纳入的研究结果具有同质性)。
2级:①质量稍差的随机对照研究(如随访率<80%、非盲法对照、随机化分组不合适);②前瞻性非随机对照研究;③研究结果不同质的1级研究或2级研究的系统综述;④回顾性队列研究;⑤病例对照研究;⑥2级研究的系统综述。
3级:①系列病例报告;②临床经验、描述性研究或专家委员会报告的权威意见。
推荐等级:与文献等级评定标准相对应,推荐强度自1级向3级递减。
文献纳入过程:参照2020年NASS指南的文献检索原则,于中国知网、万方数据知识服务平台数据库、中国生物医学文献数据库、PubMed数据库中对中英文文献进行检索,以[腰背痛(back pain or low back pain)or非特异性腰背痛(nonspecific low back pain)or特异性腰背痛(specific low back pain)]and[定义(definition)or自然病程(natural history)or临床分期(clinical course)or流行病学(epidemiology)or病因(etiology)or症状(symptom)or体征(sign)or辅助检查(auxiliary examination)or影像学(imaging)orX线(X ray)orCT(computer tomography)orMRI(magnetic resonance imaging)or骨密度(bone density)or造影(radiography)or诊断(diagnosis)or治疗(treatment)or康复治疗(rehabilitation)or药物治疗(drug or medical therapy or medication)or中医中药(traditional Chinese medicine or Chinese herbal medicine)or运动疗法(exercise therapy)or牵引(traction)or物理治疗(physical therapy)or支具(support)or认知行为治疗(cognitive behavioral treatment)or健康教育(health education)or手法治疗(manipulation)or按摩(massage)or腰痛学校(low back pain school)or预后(prognosis)]等为检索式相互组合,文献排除标准为研究对象18岁以下、动物实验研究、会议摘要、会议论文、学位论文。
文献纳入截止时间为2020年12月,共检索到英文文献7952篇,中文文献3255篇。文献纳入顺序优先选择系统性综述、荟萃分析、高质量随机对照研究,其次为前瞻性非随机对照研究、回顾性队列研究和病例对照研究,最后为系列病例报告、临床经验、专家委员会意见等。 专家组通过阅读文献标题、摘要和原文的方式进行筛选,除2019年日本骨科学会发布的《腰背痛诊疗指南(第2版)》之外,最终纳入文献140篇,其中中文文献14篇、英文文献126篇。
2 定义
LBP:LBP是一种以症状命名的疾病[7、10],临床上对于腰背部的疼痛、不适等症状统称为腰背痛,该症状可能和多种病理情况及疾病相关,或找不到明确的致病因素[6]。
NSLBP:NSLBP是指病因不明的、除脊柱特异性疾病及神经根性疼痛以外原因所引起的肋缘以下、臀横纹以上及两侧腋中线之间区域内的疼痛与不适,持续至少1d的疼痛,单侧或双侧,伴或不伴有大腿牵涉痛(膝以上)[1、7、10]。
3 病程分期
根据症状持续的时间,NSLBP可以分为急性、亚急性、慢性三期,其中急性NSLBP的病程<6周,亚急性NSLBP的病程在6~12周以内,慢性NSLBP的病程持续12周以上[1、3、7、11~14]。
4 流行病学
我国LBP的年患病率为20.88%~29.88%,时点患病率为6.11%~28.5%[15];LBP终生患病率为40%~70%[16~18]。NSLBP占LBP患者的90%~95%[19~21];约2/3的NSLBP患者可能会发展成慢性NSLBP[20];女性患者的比例高于男性,中年患者就诊的比例高于年轻患者[10、22]。(2级证据)
5 自然病程
NSLBP具有自限性,90%的患者可以在4~6周内缓解[6、21、23~25],但复发比较常见,1年内复发比例可达33%左右[20、24、26]。(2级证据)
6 病因及发病机制
NSLBP的具体病因尚不明确,与发病相关的因素可归纳为:机械性因素、化学性因素、社会心理因素等[1、10、25]。机械性因素主要包括导致腰椎不稳的因素,可能与姿势不良、运动不足导致的脊柱肌肉力量减弱等有关[1、10、25、27]。化学性因素多与炎症细胞因子和氧化应激作用有关[28]。社会心理因素主要与工作满意度、劳动负荷强度、教育程度等相关[25、29]。其他因素如肥胖、吸烟、天气等与NSLBP存在相关性[10、29~34],同时NSLBP患者中约1/3找不到明确的相关因素[25、35~38]。近年来相关研究显示,大脑结构功能改变、神经反馈和运动控制调节失衡等也参与了NSLBP的发病过程[39~43]。(2级证据)
7 诊断
NSLBP诊断过程中应注意筛查与特异性LBP相关的征兆和体征,即红色警示(red flags,RFs)(表1)[44、45],识别警示信号并进行相关的辅助检查,注意相关疾病的鉴别[46~48]。(1级推荐)
表1 红色警示

7.1 症状
急性和亚急性NSLBP:发病较急,多伴有机械性外力损害,如搬提重物、扭转腰部等;疼痛程度多较为剧烈,可伴局限性或弥漫性压痛;腰椎活动多可引发腰痛,伴或不伴下肢放射性疼痛[1、10]。(2级推荐)
慢性NSLBP:以腰背部、腰骶部疼痛为主,可伴有腰部无力、僵硬感、酸痛感、活动受限或协调性下降,严重者可发生睡眠障碍;卧床休息后可能减轻;弯腰、久坐、久站后可能加重,经热敷、按摩等保守治疗后疼痛症状多可暂时缓解[1]。(2级推荐)
7.2 体征
腰椎周围肌肉压痛,疼痛范围较广泛,可出现局部肌张力增高或局限性压痛点(扳机点);在慢性疼痛出现肌肉萎缩时亦可无明显压痛[8、49]。(2级推荐)
7.3 排除特异性LBP
特异性LBP的病因主要包括6类,即脊柱特异性疾患、神经疾患、内脏系统疾患、血管性疾患、心因性疾患及其他因素(表2)[1、10、44]。
表2 特异性腰背痛的病因分类

7.4 诊断步骤
7.4.1 病史采集
详细的病史采集对于明确NSLBP的诊断具有重要意义,尤其是初次就诊的患者,病史采集的内容应包括疼痛的部位和程度、发病时间和可能的病因、既往史、心理精神状况、发病前从事工作的相关信息等[1、23],同时应特别关注患者是否存在红色警示[10、44~46、48]。(2级推荐)
7.4.2 体格检查
主要包括脊柱触诊和脊柱活动度检查,内容包括脊柱的对称性、活动范围、是否存在脊柱畸形、椎旁是否有压痛或叩痛等异常表现[1、23、50]。根据病史采集的相关信息可以进一步进行下肢的感觉、肌力、腱反射和鞍区的检查[23、44、50]。(2级推荐)
7.4.3 辅助检查
辅助检查的主要目的是对存在红色警示的患者进行评估,不推荐在NSLBP的诊断中常规应用(1级推荐)[3、8、51~54]。辅助检查分为无创性检查和有创性检查,无创性检查以影像学检查为主,针对存在红色警示的患者进行评估,协助诊疗[1、10](1级推荐),包括:X线片、CT、磁共振成像(MRI)、单光子发射计算机断层成像(SPECT)和骨密度检查等。
①X线片是最便利且经济的检查方法,在初级保健卫生机构易于施行,可协助发现脊柱的结构性变化如骨折、失稳、畸形等,同时可观察椎体形态、椎旁软组织改变等情况[1、10、23]。(2级推荐)
②CT可以更详细地评估脊柱骨性结构并可进行三维重建,观察椎间孔及椎管形态,判断神经根的位置及是否受压等,以协助神经根性疼痛的诊断[1、10、55]。(2级推荐)
③MRI在发现感染、肿瘤、神经受压等方面比X线片和CT更敏感,在评估腰椎软组结构变化方面更有优势[7、10、55~57]。(2级推荐)
④SPECT检查主要用于全身及脊柱良恶性疾患的鉴别,直接用于诊断NSLBP的临床证据不足[1]。(2级推荐)
⑤骨密度检查是早期诊断骨质疏松的方法,主要用于确定患者是否存在骨质疏松,以排除骨质疏松性LBP[1],包括双能X线骨密度测量(DXA)以及更为精密的筛查工具如定量CT骨密度测量(quantitative CT,QCT)法等[58]。(2级推荐)
除影像学检查外,常规的化验检查如血常规、C反应蛋白、血沉可以辅助排除肿瘤、脊柱感染等特异性疾患[10、50、51]。(2级推荐)
有创性检查包括脊柱相关部位的造影(椎间盘造影、椎间关节造影)及局部注射等,可用于诊断椎间盘源性腰痛、骶髂关节源性腰痛等,并可通过局部封闭注射药物来缓解疼痛[50、59~61]。神经电生理学检查(神经传导速度、体感诱发电位、肌电图等)可以协助鉴别是否存在神经疾患,评估神经根损伤并确定损伤部位等[55、62、63]。(3级推荐)
7.5 诊疗流程
见图1。
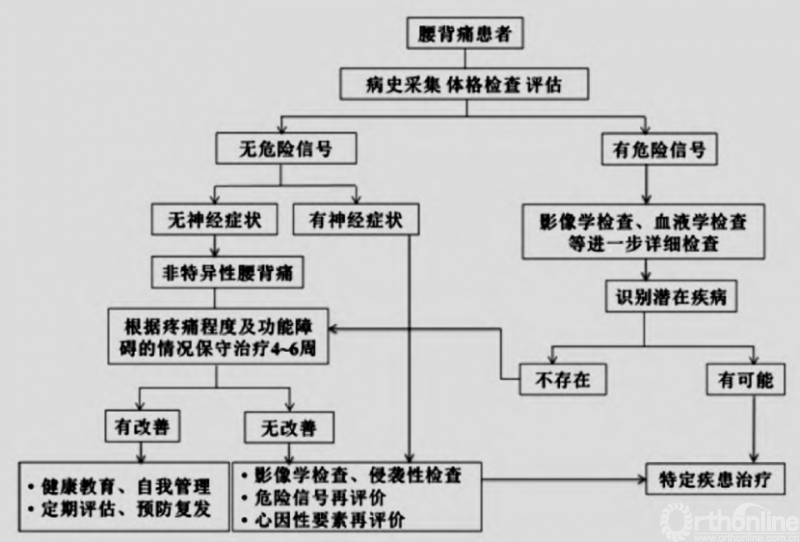
图1 非特异性腰背痛的诊疗流程[1、7、51]
8 NSLBP的病情评价
NSLBP的病情评价应贯穿诊断、治疗与康复训练的全过程,可归类为量表类评价、诊治与康复相关评价两部分内容。量表类评价主要包括疼痛程度评估、LBP相关评估、健康相关评估、日常生活活动能力评价等。
(1)疼痛程度评估可采用数字评分量表(numerical rating scale,NRS)或视觉模拟评分量表(visual analogue scale,VAS)进行评价。
(2)LBP采用相关评估量表如Roland-Morris功能障碍问卷调查和Oswestry功能障碍指数(Oswestry disability index,ODI)等。
(3)身体、心理、情感、社会因素等与健康相关的评估可采用调查问卷的方式进行,如健康状况评分表SF-36(the short form-36 health survey),EuroQol健康指数量表EQ5D等,尤其是心理评估应该纳入到NSLBP的病情评价中。
(4)日常生活活动能力评价(activities of daily living,ADL)是最为常用且最为经典的记录患者基本活动能力的评价方法,尤其对于症状严重的NSLBP患者。量表类评价系统通过定期记录NSLBP病情变化,能起到指导治疗、评价疗效的作用,同时可从量表中提取相关因素预防复发[64~67]。(2级推荐)
诊治和康复相关的评价可通过超声波和MRI等检查观察肌肉的变化,对多裂肌、竖脊肌、腹横肌等肌肉厚度和横断面积及肌肉内脂肪浸润程度进行评估;表面肌电图检查可对肌肉的功能、运动中收缩的情况进行观察;步态分析及足底压力测试等可评价步态异常对LBP的影响;在条件允许的情况下建议利用各类无创手段对NSLBP的康复过程包括运动中的实时反馈及康复效果予以评价[43、68~72]。(3级推荐)
9 预后影响因素
预后影响因素是指影响NSLBP病情变化(慢性化、再发、加重)的相关因素,即黄色警示(表3),可以协助预测疼痛持续时间、是否会转化为慢性的趋势、功能障碍的程度、能否恢复工作及复发风险等,涉及到个体因素、心理因素、社会(家庭、职业)因素等多方面[46~48、73]。(2级推荐)
表3 黄色警示

10 NSLBP的治疗
NSLBP的治疗目的是缓解疼痛、防止疼痛慢性化;改善患者躯体功能、维持并改善生活质量;维持工作能力、防止疾病加重[2、3、6、8、10]。
急性、亚急性NSLBP与慢性NSLBP治疗的侧重点不同,对于急性和亚急性NSLBP,应着重于减轻疼痛、避免腰背痛加重,不建议单纯卧床制动休息,应辅以适量运动[3]。对于慢性NSLBP,强调以LBP的自我管理为主,以物理治疗、心理疗法等为补充,较少强调药物治疗和侵入性治疗,且更应重视运动康复的作用[3、12]。(2级推荐)
10.1 运动教育
在NSLBP的急性发作期和亚急性期,应减轻疼痛、避免加重LBP的因素,以自身舒适的姿势休息,同时辅以适量运动,不建议单纯制动休息[3]。NSLBP的慢性期更应重 视运动教育的作用[3、12]。(2级推荐)
10.2 康复治疗
10.2.1 运动疗法
运动疗法是NSLBP康复治疗的主要方法,通过增加脊柱核心肌群的力量、稳定内在肌群、加强内外肌群和协同肌群间的作用而起到增加脊柱稳定性、改善腰椎功能、减轻疼痛进而改善生活质量的目的。运动疗法在慢性NSLBP的治疗中效果更显著[74](1级推荐),主要的治疗方法包括经典的PT训练[75、76](例如McKenzie训练等[77、78]),以及广义的有氧训练[79、80]、主动稳定性训练(active stabilization exercise)[81~83]等。
对于慢性NSLBP的患者,选择性功能动作筛查(selective functional movement assessment,SFMA)可以通过运动链调整身体整体运动模式来改善疼痛并达到长期的效果[84]。(2级推荐)
10.2.2 物理因子治疗
物理因子可以用于NSLBP的辅助治疗,主要包括经典的温热疗法和冷疗等物理因子治疗,可通过改善局部肌肉痉挛和血液循环在短期内缓解疼痛、改善腰背部功能(2级推荐)[85~87],主要治疗措施如超声波治疗[88、89]、经皮神经电刺激[90、91]、激光治疗[92~95]等(3级推荐)。
10.2.3 支具及足底矫形垫
目前,佩戴支具可以减轻腰背部疼痛和改善功能障碍的循证医学证据尚不足[96、97],不推荐在慢性期NSLBP患者长期使用支具;在腰痛的急性期和亚急性期,支具可以暂时缓解局部的痉挛和疼痛[98、99](3级推荐)。
在下肢生物力学异常导致NSLBP的患者中,矫形鞋垫可以调节行走功能、改善力线从而起到改善LBP的作用,但相关研究较少[100、101](3级推荐)。
10.2.4 认知行为疗法(cognitive behavioral treatment,CBT)
CBT对NSLBP是有效的,通过教育使患者改变错误的认知、去除导致不良情绪和行为的认知根源,结合行为训练和技能学习,缓解疼痛并提高生活质量[8、102、103]。(2级推荐)
10.2.5 其他康复治疗
概念和范围较宽泛,除以上提到的各种方法外,瑜伽[104、105]、腰痛学校[106、107],牵引、干针、太极拳、按摩、纳米光疗、运动贴扎、正念减压训练等也具有一定治疗效果,但相关研究目前仍较少[4、8]。(3级推荐)
10.3 药物治疗
10.3.1 非甾体类抗炎药(NSAIDs)
NSAIDs可缓解急性、亚急性与慢性NSLBP的疼痛程度并改善功能状态[108~111],在应用过程中应注意胃肠道反应、皮肤反应、肾损害等并发症,避免药物过量和同类药物重复使用。(2级推荐)
10.3.2 肌肉松弛剂
肌肉松弛剂可用于急性期和亚急性期NSLBP患者的药物治疗(如盐酸乙哌立松等),建议应用从小剂量开始,应注意用药期间不宜从事驾驶车辆、危险性机械操作等[112~114]。(2级推荐)
10.3.3 抗抑郁药
抗抑郁药对伴有焦虑抑郁状态的慢性NSLBP患者具有一定疗效[8、115~119],但目前相关的高证据级别研究较少。(2级推荐)
10.3.4 抗惊厥药
目前尚没有足够的证据证实抗惊厥药在NSLBP中的确切疗效[120]。(3级推荐)
10.3.5 阿片类药物
阿片类药物可以减轻急性、亚急性及慢性NSLBP急性发作的疼痛,短期有益,包括如曲马多、可待因、丁丙诺啡、羟考酮等,通常在其他药物无效时考虑使用此类药物,应关注药物长期使用的副反应及药物依赖[121~125]。(2级推荐)
10.3.6 外用药
外用药通过局部治疗以达到减轻疼痛、改善功能的目的[126],主要包括外用NSAIDs类制剂(如氟比洛芬、双氯芬酸等)[108、126](2级推荐);含辣椒素的制剂[8、127、128](1级推荐);利多卡因、丁丙诺啡贴剂[108、129](3级推荐)等。
外用药使用方便,全身暴露剂量低及全身不良反应事件少,与口服药物相互作用风险较小;轻度疼痛可优先选择,中度疼痛时可配合口服药物使用[111、126]。
10.4 中医中药
中医中药对缓解NSLBP的症状具有一定作用,包括中药内服和外用、针灸、推拿、刮痧、针刀等,可作为NSLBP治疗的补充或替代方案[130~138],但目前仍缺乏相关高质量循证医学证据的支持且缺少长期的随访研究。(3级推荐)
10.5 侵入性治疗
主要包括封闭治疗、射频消融等有创治疗方法, 其适应证和疗效有待于进一步验证[6]。(3级推荐)
NSLBP的治疗尤其是慢性NSLBP的治疗与康复过程中,推荐多学科的生物心理社会康复模式(multidisciplinary biopsychosocial rehabilitation,MBR)及多学科协同治疗模式,从身体、行为、心理三方面进行干预,同时强调与职业相关的腰背痛应将职业康复纳入到治疗中来[139~141]。

参考文献:








 京公网安备11010502051256号
京公网安备11010502051256号