钩椎关节退变— 容易被脊柱外科医师忽视的结构
2018-08-02 文章来源:中国人民解放军海军军医大学长征骨科医院脊柱外科 作者:孙柏峰 刘洋 我要说
1834年,Rathke首先发现了钩突(uncinate process,UP)这一解剖结构,到1858年,德国解剖学家Von Luschka首次提出钩椎关节这一概念。此后,钩椎关节常被称为Luschkajoint,uncoverteral join等等。
钩突普遍存在于C3-C7椎体上终板的外侧缘,在部分人群中也可延伸至T1-T2椎体。人体绝大部分的关节在胚胎第7-8周逐渐发育成形,到了胚胎第10-11周,逐渐形成滑膜组织。而钩椎关节的发育则相对迟缓,钩突在4岁左右时开始向上生长并形成骨性突起。
Orofinod等人发现,在成人颈椎中,原本存在于钩突与上位椎体间的疏松纤维组织、血管被纤维软骨及新生骨组织所代替。这一改变使得钩突被认为是随着年龄的增长而出现的一种退变现象。在颈椎退变过程中,由髓核脱水、椎间盘高度丢失等因素导致钩突与上一位椎体直接接触面积增大或承载压力变大,因而在钩突周围出现骨赘。
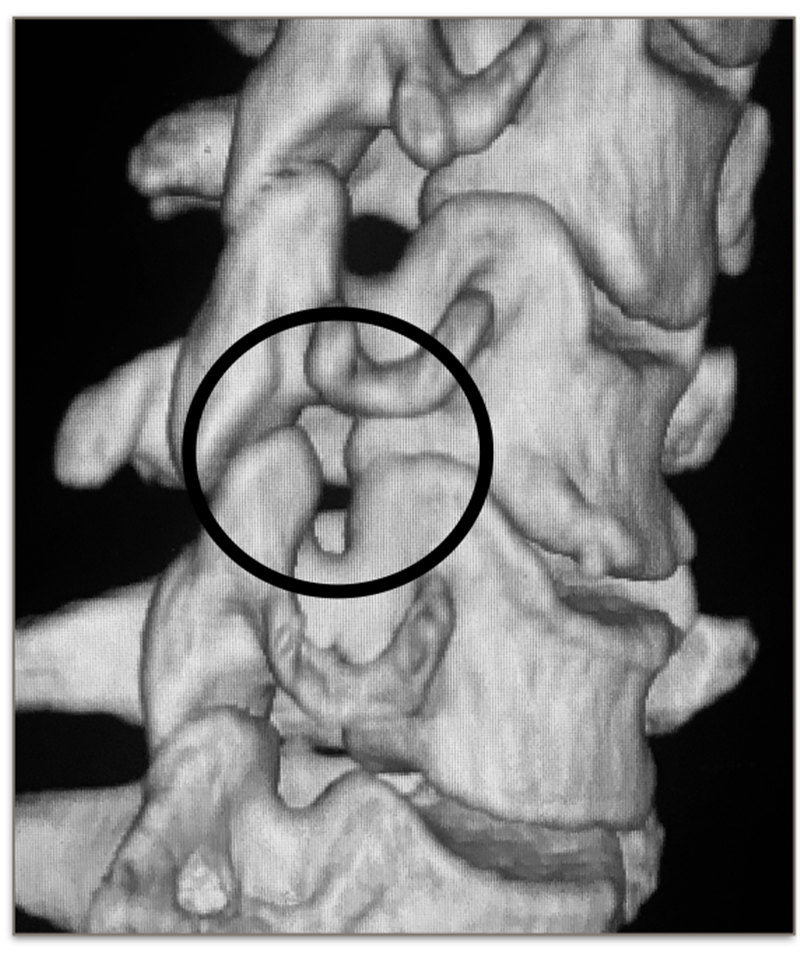
增生的钩椎关节
钩椎关节的解剖学基础
钩突常见于C3-C7椎体的外上缘,并与上一位椎体的下终板共同构成钩椎关节。同时,钩突的后缘则与上一位椎体的后下缘构成颈椎椎间孔的前壁,有着重要的解剖学意义。
近年来,Zhu等人使用CT三维重建对136位无颈椎退行性改变的中国人的680对钩突进行了形态学研究。研究发现成年男性钩突略大于女性,C6两侧钩突的长度均长于C7,这与一些国外文献相吻合。
由于两侧钩突后缘间的距离对减压范围有重要的指导意义,该研究还对这一数值进行了测量统计。测量发现C3椎体两侧钩突之间距离最小。在男性中,C3椎体两侧钩突后缘距离约8.87±1.31mm,女性为8.54±1.18mm。C6椎体两侧钩突之间距离最大,男性约15.41±1.51mm,女性约13.37±1.23mm。这一结果也与Kim等人在韩国人群中的颈椎研究相似。
Panjabi等人通过对文献的回顾,总结出正常椎间孔的宽度、高度及面积(表1),并指出,对于颈椎管狭窄的人群更容易出现神经根受压的情况,且下颈椎的背根神经节受压风险更高,特别是在遭受外伤的情况下。
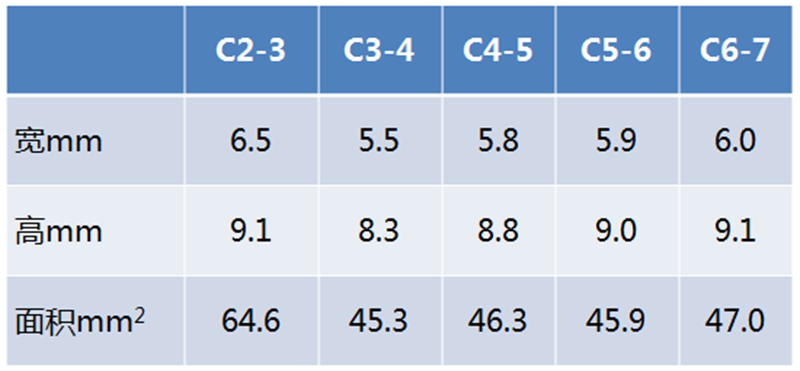
表1
Hong等人通过对伴有退行性改变的颈椎标本进行MRI及CT测量,发现C5-6椎间孔前后径最窄,约为3.5mm。而Humphreys等人对C5-6椎间孔前后径的测量结果更狭窄,约为2.4mm。两组研究得出的数据均明显小于正常颈椎椎间孔的前后径。
钩椎关节的功能:
1.限制椎间盘向侧方突出
钩突是构成颈椎椎间孔前壁的重要组成部分,Yamazaki等人通过对200例颈椎病患者进行CT检查发现,其中198例颈椎间盘突出都是中央型和旁中央型,只有2例椎间盘侧方突出发生在C7-T1。这是因为钩突常位于颈椎椎体上终板的外缘,可以防止椎间盘向侧方突出。而T1椎体通常缺少钩突这一结构,所以C7-T1更容易出现椎间盘向侧方突出的情况。
2.维持颈椎活动度
颈椎的屈伸活动并不是由单一结构引起的,而是合并了钩椎关节活动的耦合运动。我们可以将颈椎的活动视为椎间盘与双层钩椎关节及双侧关节突关节共同作用的结果。颈椎在旋转的同时,运动方向同侧的钩椎关节间隙变窄,而对侧钩椎关节则逐渐分离。在颈椎旋转运动过程当中,C4-5、C5-6表现出良好的活动度。随着旋转角度的增加,C2-3、C3-4、C4-5钩椎关节的接触面积逐渐增大,而C5-6、C6-7钩椎关节的接触面积反而逐渐减小。
3.维持颈椎稳定性
据文献报道,切除C5-6钩突后,颈椎的屈、伸、侧屈及旋转活动度分别增大6%、5%、16%及24%。这说明钩椎关节是限制颈椎过度活动的重要结构。通过对解剖及形态学的研究发现,由于下颈椎钩突的形态通常表现为前窄后宽,所以钩突的后半部分在维持颈椎稳定中起到了主要作用。且在颈椎背伸活动过程当中,C3-4的钩椎关节承担了颈椎48%-60%的稳定性。
钩椎关节退变的治疗进展
通常情况下,神经根在椎间孔的下1/3通过,钩突的顶点一般位于神经根的上方。但随着髓核组织的脱水,椎间隙高度的丢失,钩突变得扁平并在周围形成坚硬的骨赘,导致椎间孔狭窄,并对神经根造成压迫。同时也提示该节段颈椎稳定性欠佳,钩椎关节结构的不稳定及功能异常也被认为是引起神经根型颈椎病的重要因素。
对于钩椎关节退变导致的神经根型颈椎病,保守治疗可取得一定的效果,但对于保守治疗效果不佳的患者,如何合理的选择手术治疗方式,目前尚存争议。
1955年首次提出的颈前路减压植骨融合内固定术中并未提及对钩椎关节的减压。此后,Cloward提出所有致压因素都应被去除的观点,其中就包括了对神经根形成卡压的钩突骨赘。但Robinson坚持认为手术切除增生的钩突骨赘与术后症状的改善之间并没有必然联系,且脊柱稳定性重建之后,骨赘可逐渐缩小甚至消失。
时至今日,学者们对于是否应该在手术当中去除增生的钩突骨赘尚未达成一致的观点。支持切除钩突的学者认为,这样做可以让症状得到更快地恢复,并获得更好的临床效果。而反对切除钩突的学者则认为,单纯且充分的椎间隙减压、椎间盘切除同样可以获得良好的临床效果,并且神经根及椎动脉与钩椎关节结构紧密,切除退变的钩突骨赘可能会增加神经根及血管损伤的风险,他们还认同Robinson之前提出的稳定重建之后,骨赘可消失的观点。
据文献报道,虽然ACDF术引起血管损伤的概率只有0.3%-0.5%,但是只要出现椎动脉等颈部血管的损伤,后果往往十分严重:可能会导致脑供血不足,严重的损伤甚至会引起患者的死亡。对此,Park等人通过对椎间孔的影像学研究发现,如果手术过程中医生需要对钩椎关节进行减压,从椎体的中线向两侧减压不超过13mm,可以在一定程度上避免对椎动脉的损伤并获得最大程度的减压范围(图1)。
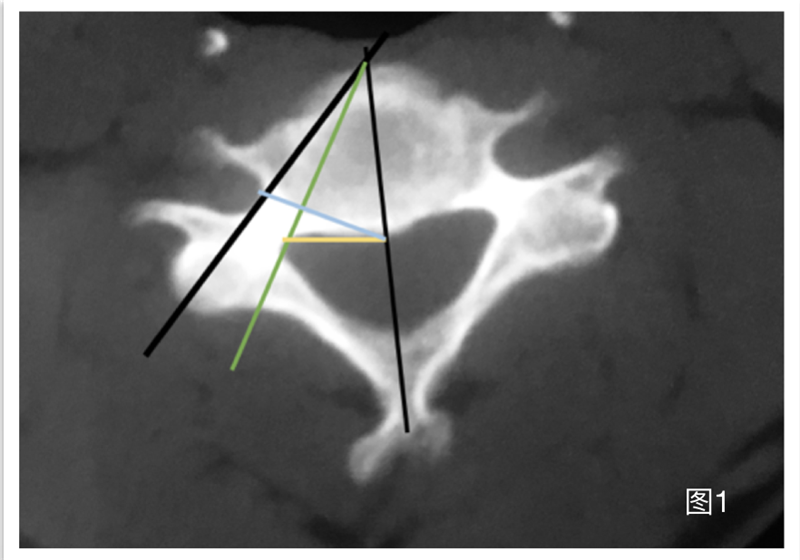
图1
为了探讨直接对钩椎关节减压是否有必要,Shen等人对比了ACDF术中切除钩突组与单纯切除椎间盘组之间的临床效果及融合情况,发现术中无论是否切除钩突,术后患者颈痛症状均得到明显改善。
但Shen等人认为,即使有内植物的支撑,在钩突减压后,因为椎间孔的前壁结构遭到破坏而造成的稳定性降低可能会影响融合的速度及融合情况。然而,韩国学者Lee的研究则认为,钩椎关节的切除并不会影响融合效果。此外,如果为了获得钩椎关节的间接减压而选用过大的植入物,同时也会导致颈椎屈伸活动度的减小。这也是手术治疗钩椎关节退变所面临的矛盾之一。
综上所述,近几年对钩椎关节的研究呈逐渐增加的趋势。越来越多的学者开始关注由于钩椎关节退变而引起的神经根型颈椎病。
钩椎关节是颈椎的重要解剖结构,由于其毗邻结构的复杂及其重要的生理功能,这一结构应被脊柱外科医生所重视,对于行颈椎人工椎间盘置换术的患者,术前应仔细评估患者的影像学检查,对于术前已经伴有钩椎关节退变的患者,应谨慎选择此种手术方式。因为颈椎人工椎间盘置换术本身保留了手术节段的活动度,术中如果为了获得充分的减压而过多切除钩突会引起颈椎稳定性的降低。
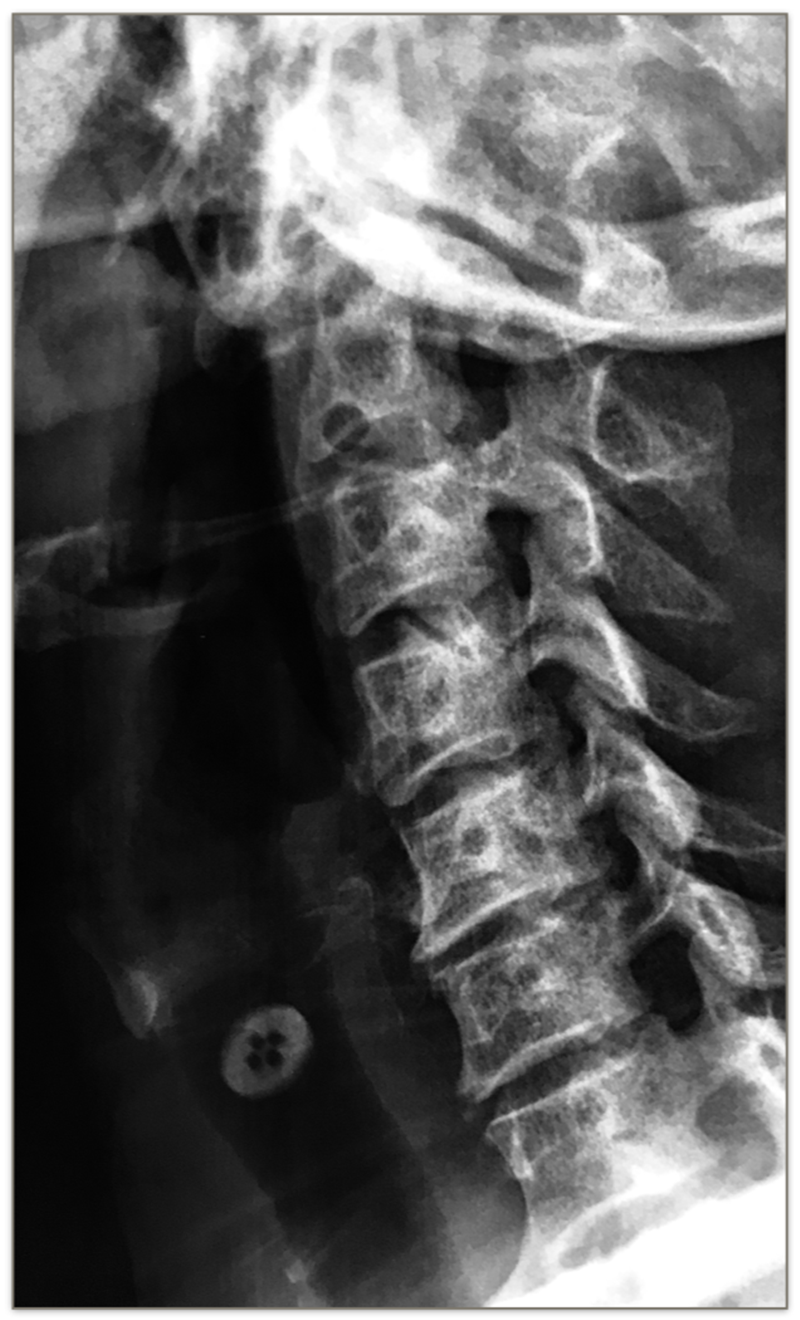
颈椎斜位X光片有助于观察钩椎关节
病例分享
患者,男,63岁
主诉:左肩及左上肢酸痛无力2年,加重2月
症状:劳作后出现左肩部及左上肢酸痛不适,伴进行性抬举无力;偶有双上肢麻木,无行走不稳及“踩棉”感。近2月,患者自觉症状明显加重,无法抬举左臂,并逐渐出现左侧三角肌萎缩
查体:
左侧三角肌、肱三头肌、肱二头肌明显萎缩,有精细动作障碍;左侧肌力:三角肌1级、肱三头肌、肱二头肌3级;右侧肌力:4级
Eaten征(+),Spurling征(+),Hoffman(+)
辅助检查:
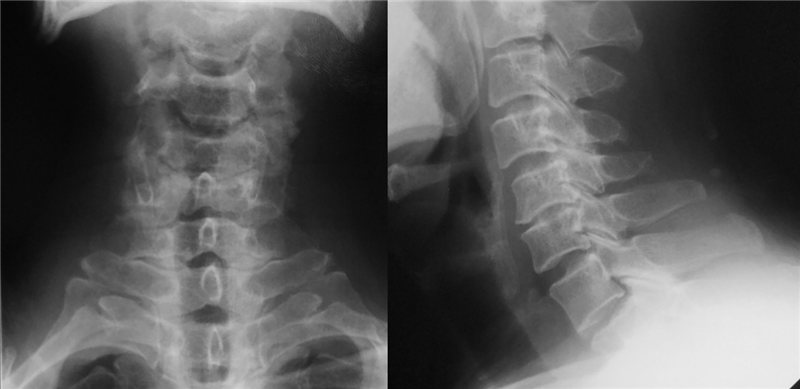
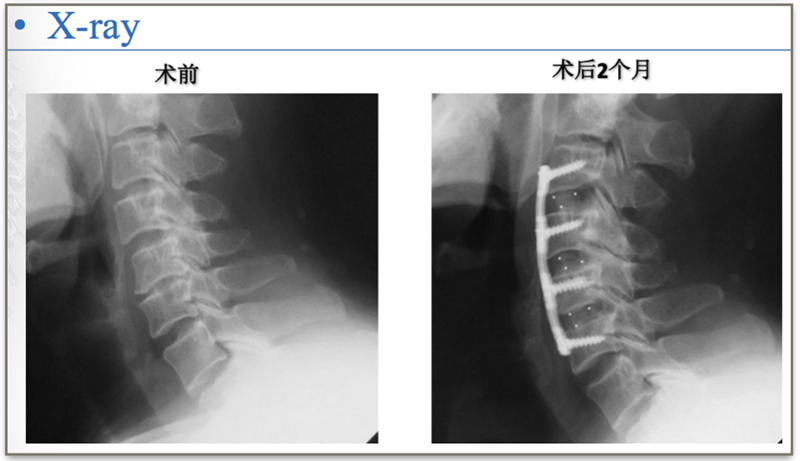
术前X线
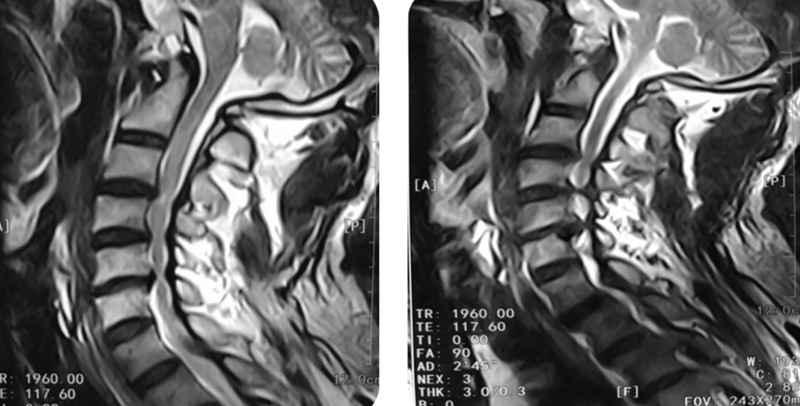
MRI:C3-4后方可见脊髓高信号改变
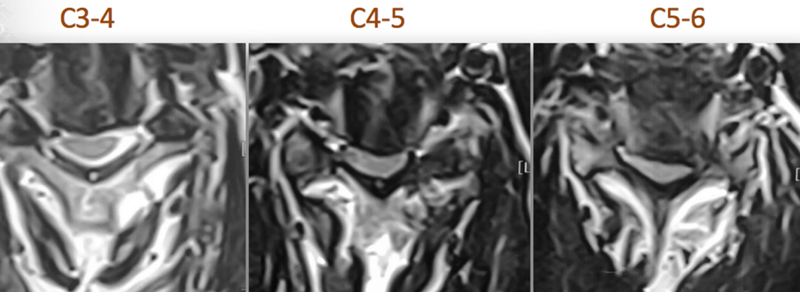
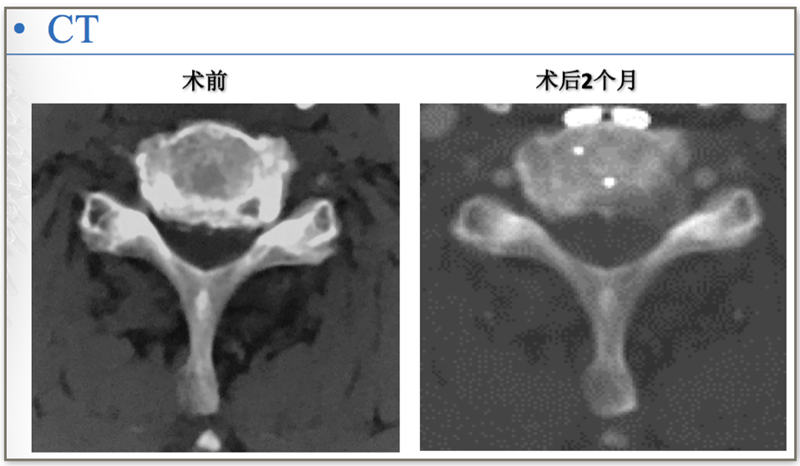
CT:C5-6
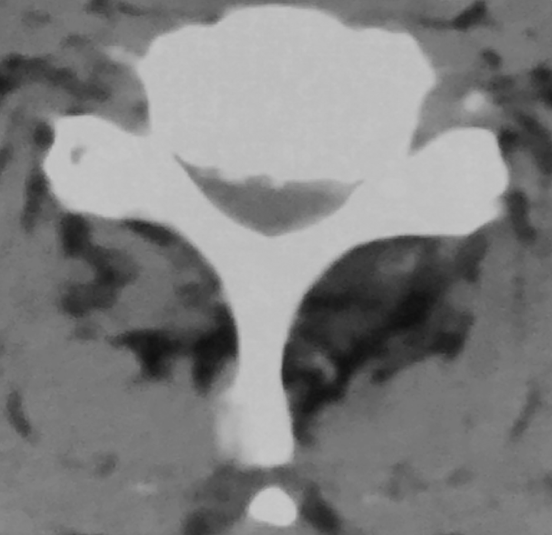
软组织窗
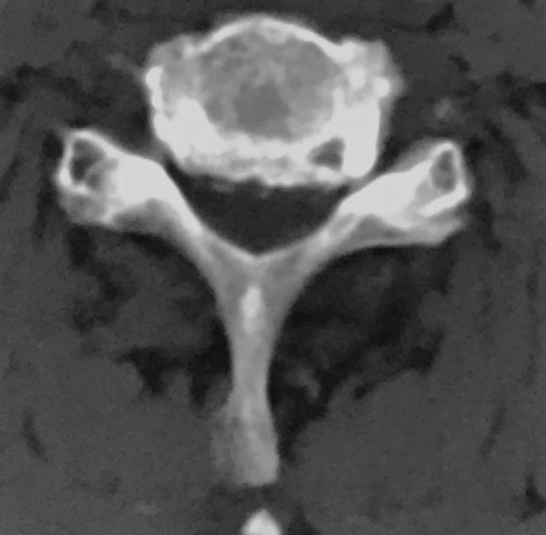
骨窗
诊断:
混合型颈椎病
颈椎管狭窄症
治疗方式:
行颈前路减压植骨融合内固定术,由于患者钩椎关节增生严重,术中应用超声骨刀对对骨赘进行切除。
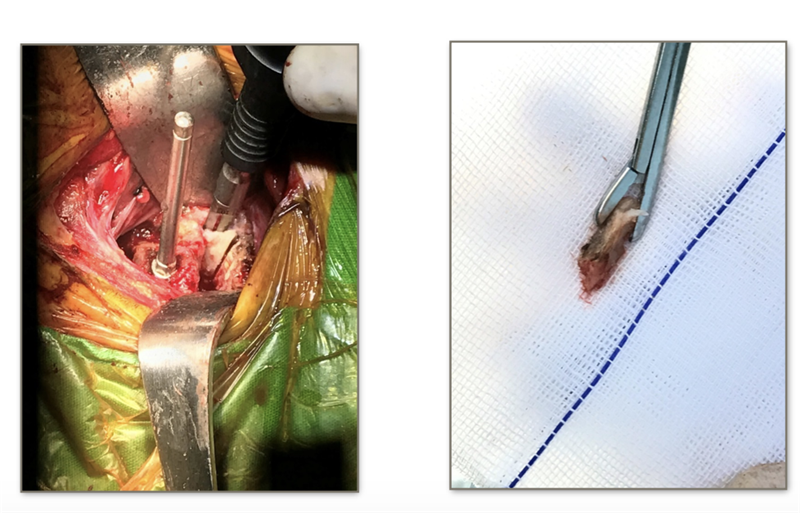
超声骨刀辅助下切除患者左侧增生的钩突,手术过程顺利


作者简介

孙柏峰
海军军医大学附属长征医院脊柱一科在读硕士研究生
指导老师:海军军医大学附属长征医院脊柱一科 刘洋副教授

刘洋
海军军医大学附属长征医院脊柱外科副教授、副主任医师、硕士生导师
曾于美国纽约特种外科医院(HSS)、费城杰斐逊大学医院(TJH)、达拉斯腰椎外科研究所(TBI)学习访问。在复杂颈椎疾病、颈椎畸形与脊柱侧弯畸形等方面有较深入的研究。
入选上海市“曙光计划”,上海市白玉兰科技人才,第二军医大学优秀青年学者,第二军医大学“5511”优秀青年后备人才。现任中华医学会骨科青年委员会委员,中华医学会骨科青年委员会脊柱学组委员,上海市骨科青年委员会副主任委员,上海市医学会骨科分会浦菁荟脊柱学组组长,全军骨科青年委员会副主任委员,全军脊柱学组秘书长兼委员,中国康复医学会脊柱脊髓专业委员会基础研究学组、腰椎学组、脊柱畸形学组委员,上海市中医结合学会脊柱畸形学组副组长,骨科在线脊柱外科副主编,中国医药生物技术协会精准医疗分会委员,国家自然科学基金委同行评议专家,上海市科委评审专家,AO Spine国际会员。
先后获得国家自然科学基金资助7项(其中第一申请人5项),其他省部级各类基金5项,各类基金总额300余万元。全军医疗成果三等奖一项(第一完成人)。发表学术论文70余篇,以第一/通讯作者先后发表SCI文章15篇。获得国家专利2项,国际发明专利1项。
参考文献
1.Luschka H. Die Halbgelenke des menschlichen Körpers[M].
2.Browne K M. The anatomy, spatial relationships, and role of uncovertebral articulations as the source of posterolateral cervical cartilage sequestrations[J]. J Neurosurg Spine, 2010, 160(12):270-274.
3.Zhu Y H, Cheng K L, Zhong Z, et al. Morphologic evaluation of Chinese cervical endplate and uncinate process by three-dimensional computed tomography reconstructions for helping design cervical disc prosthesis[J]. Journal of the Chinese Medical Association, 2016, 79(9):500-506.
4.Panjabi M M, Maak T G, Ivancic P C, et al. Dynamic intervertebral foramen narrowing during simulated rear impact.[J]. Spine, 2006, 31(5):128-34.
5.Yamazaki S, Kokubun S, Ishii Y, et al. Courses of cervical disc herniation causing myelopathy or radiculopathy: an analysis based on computed tomographic discograms.[J]. Spine, 2003, 28(11):1171-5.
6.Hartman J. Anatomy and clinical significance of the uncinate process and uncovertebral joint: A comprehensive review[J]. Clinical Anatomy, 2014, 27(3):431-40.
7.Shen F H, Samartzis D, Khanna N, et al. Comparison of clinical and radiographic outcome in instrumented anterior cervical discectomy and fusion with or without direct uncovertebral joint decompression[J]. Spine Journal, 2004, 4(6):629-635.
8. Lee, D. H., Cho, J. H., Baik, J. M., Joo, Y. S., Park, S., & Min, W. K., et al. (2018). Does additional uncinate resection increase pseudarthrosis following anterior cervical discectomy and fusion?. Spine, 43(2).


 京公网安备11010502051256号
京公网安备11010502051256号